Zespół borderline
Synonimy
Niestabilne emocjonalnie zaburzenie osobowości, BPD, BPS, samookaleczenie, paranicyzm
język angielski: linia graniczna
definicja
Zaburzenie z pogranicza to tzw Zaburzenie osobowości typu „niestabilnego emocjonalnie”. W tym kontekście przez osobowość rozumie się cechy i zachowanie osoby, z którą reaguje i będzie reagować w określonych sytuacjach.
Niestabilność emocjonalna oznacza, że tak Zaburzenie graniczne pojawiają się trudności w regulacji nastroju, tzw. „afekt”. Małe bodźce, czy to sytuacje zewnętrzne, czy własne stresujące myśli, często wystarczają, aby wywołać bardzo wysoki poziom podniecenia (pozytywnego lub negatywnego). Ponadto po tym pobudzeniu bardzo długo trwa, zanim nastrój powróci do poziomu, na jakim był przed wydarzeniem lub myślą.

Czy to jest uleczalne?
W przypadku chorób psychicznych, podobnie jak w przypadku wielu chorób somatycznych (tj. Fizycznych), takich jak rak, w żargonie technicznym nie mówi się o wyleczalności, ale o remisji. Miarą definicji remisji w zaburzeniu osobowości typu borderline jest to, że od tylu lat nie wystąpiły objawy typowe dla tej choroby.W przypadku choroby z pogranicza, badania dostarczyły obecnie licznych wskazań, że choroba często utrzymuje się przez kilka lat od początku, ale u wielu pacjentów ustępuje, co oznacza, że objawy już nie występują.
Ta remisja następuje po bardzo różnym czasie trwania choroby. Na przykład w jednym badaniu stwierdzono remisję u prawie 50% pacjentów po 4 latach, a kolejne dwa lata później, 70% pacjentów było już w remisji. Niedawne badanie wykazało remisję u prawie 90% pacjentów 10 lat po rozpoznaniu. W porównaniu z wieloma innymi chorobami psychicznymi, zaburzenie osobowości typu borderline może mówić o możliwym wyleczeniu w najszerszym znaczeniu. Zauważa się jednak, że wielu pacjentów, którzy od wielu lat nie mają żadnych objawów choroby, nadal ma więcej problemów w niektórych obszarach życia codziennego niż osoby zdrowe psychicznie.
W szczególności integracja społeczna (stabilne związki partnerskie, przyjaźnie, ogólny kontakt z innymi ludźmi) jest często gorsza u pacjentów z zaburzeniem osobowości typu borderline niż u innych. Jednak badania wskazują, że integracja społeczna poprawia się, im więcej lat minęło od remisji (tj. „Uzdrowienia”). Ponadto tzw. Zaburzenia afektywne występują istotnie częściej u pacjentów z chorobą borderline w okresie dojrzewania i wczesnej dorosłości. Należą do nich na przykład depresja lub choroba maniakalno-depresyjna. Lęk i zaburzenia odżywiania, a także nadużywanie substancji odurzających występują również częściej u pacjentów z pogranicza remisji niż w normalnej populacji.
Czy to jest dziedziczne?
To, czy choroba graniczna jest dziedziczna, było dyskutowane i badane od wielu lat. Jak dotąd nie ma jednak dowodów na to, że jest to choroba, którą można faktycznie odziedziczyć. Wydaje się jednak, że pewne cechy, takie jak skłonność do niestabilności emocjonalnej, są bardziej prawdopodobne u dzieci chorych rodziców.
Zgodnie z obecnym stanem badań do wybuchu choroby dochodzi tylko w przypadku dodania dodatkowych czynników, takich jak określone warunki życia lub zachowanie. Wykazano, że osoby z zaburzeniami typu borderline doświadczyły w przeszłości wykorzystywania seksualnego lub przemocy częściej niż przeciętnie.
Pierwsze oznaki
Choroba psychiczna, popularnie nazywana zaburzeniem typu borderline, jest określana w żargonie psychiatrycznym jako zaburzenie osobowości niestabilnej emocjonalnie. To określenie zawiera już odniesienia do objawów, które mogą występować w chorobach granicznych. W szczególności chorzy pacjenci są bardzo nastrojowi i mają niekontrolowane wybuchy emocji. Często działają bardzo impulsywnie i nie zastanawiając się najpierw nad możliwymi konsekwencjami swoich działań.
Zazwyczaj pacjenci z pogranicza często wchodzą w relacje międzyludzkie, ale w wielu przypadkach szybko się one rozpadają i dlatego są bardzo niestabilne. Chorzy ludzie często szybko przełączają się między bardzo silnym emocjonalnym przywiązaniem do partnera, a potem go odepchnąć i zdewaluować. Strach przed stratą, zwłaszcza strach przed porzuceniem, odgrywa główną rolę w chorobach granicznych.
Dalszymi możliwymi oznakami obecności zaburzenia osobowości typu borderline mogą być nawracające poczucie wewnętrznej pustki i samookaleczające zachowania aż do (próby) popełnienia samobójstwa. Często osoby dotknięte chorobą opisują, że mają poczucie, że mogą znowu poczuć się lepiej poprzez pęknięcia lub inne zachowania samookaleczające. Mogą również wystąpić inne potencjalnie szkodliwe zachowania, takie jak nadmierne uprawianie hazardu, zażywanie narkotyków, aktywność seksualna ze stale zmieniającymi się partnerami seksualnymi lub skrajne zachowania żywieniowe.
Tak zwane choroby współistniejące, czyli choroby dodatkowe, występują częściej u pacjentów z zaburzeniem osobowości typu borderline niż u osób zdrowych psychicznie. Są to na przykład depresja, uzależnienie od narkotyków lub alkoholu, zaburzenia odżywiania i zaburzenia lękowe.
Pogranicze u dzieci
Zespół borderline nie jest łatwy do rozpoznania u dzieci. W dzieciństwie lub w okresie dojrzewania młodzież może już cierpieć na tę chorobę i wbrew temu, co można by przypuszczać, osoby nią dotknięte nie tylko zdradzają Samookaleczenia. Często choroba również się ujawnia szybko zmieniające się nastroje. Jest to zdradliwe, ponieważ bardzo trudno jest osiągnąć tę emocjonalną niestabilność nieszkodliwych wahań nastroju, które są odpowiedzialne za trudną fazę życia. pokwitanie wytyczenie granic może być dość typowe.
Dlatego nierzadko zdarza się, że zmiany charakteru typowe dla pogranicza nie są najpierw zauważane przez rodziców lub innych członków rodziny, ale przez nauczycieli lub wychowawców w przedszkolu. Jest to prawdopodobne, o ile dzieci w szkole lub przedszkolu muszą być znacznie lepiej przystosowane niż w domu. Jeśli powoduje to duże problemy z powodu niestabilności emocjonalnej, często staje się to szybciej widoczne poza środowiskiem domowym z powodu pewnej niekompetencji społecznej. Przeciążanie się i niekontrolowanie własnych emocji i impulsów może się również przedostać u dzieci Moczenie łóżka, zaburzenia snu i również zaburzenia jedzenia wyrazić.
Przeczytaj więcej w naszym temacie: Pogranicze u dzieci
Pogranicze i relacje / partnerstwo

Syndrom borderline ma niezwykle trudny skutek Relacje interpersonalne na zewnątrz. Tutaj jest prawie tak samo, czy jest to związek partnerski, czy przyjaźń. Większość pacjentów z pogranicza ma duże trudności w kontaktach z innymi ludźmi, ponieważ mają ogromne trudności z oceną, jak wpływają na innych lub co inni czują w danym momencie.
Współpraca z partnerem jest szczególnie trudna. Powodem tego jest to, że z jednej strony osoby z pogranicza mają silne poczucie siebie pomiędzy Zauroczenie i wstręt do samego siebie może się zmieniać, az drugiej strony jeden nadmierny strach przed porzuceniem składa się.
Typowe dla borderlinerów w związku jest to, że zaprzeczają początkowi związku Nadmiernie idealizuj partnerów i podnieść, Jednak często wystarczy tylko drobne szczegóły, takie jak spóźnienie się na spotkanie lub inne nieuwagi, takie jak brak obiecanego telefonu, aby wzbudzić głęboką urazę. Zwykle powoduje to, że silne pozytywne uczucia, które dopiero co zaistniały, szybko zmieniają się w równie wielkie w wyniku tak postrzeganego przestępstwa. Odmowa przewracać.
Choroba z pogranicza jest zatem bardzo uciążliwym wyzwaniem dla partnera i nierzadko powodem rozstania.
Granica w ciąży
Kobiety cierpiące na choroby graniczne mogą w zasadzie zajść w ciążę, podobnie jak inne kobiety. Jednak szczególnie w czasie ciąży leczenie psychologiczne / psychiatryczne jest niezwykle ważne dla kobiet dotkniętych chorobą, aby uniknąć możliwego uszkodzenia nienarodzonego dziecka. Tendencja do nadużywania substancji, na przykład zażywania narkotyków lub alkoholu, może stanowić duże zagrożenie dla nienarodzonego dziecka.
W czasie ciąży i krótko po niej występują znaczne wahania hormonalne, które nawet u zdrowych kobiet często mogą prowadzić do wahań nastroju i wybuchów emocjonalnych. Pacjenci z chorobą graniczną mają tendencję do odczuwania silnych i niestabilnych uczuć, nawet gdy nie są w ciąży, co może się znacznie pogorszyć w czasie ciąży i wkrótce po niej. To kolejny powód, dla którego na tym etapie konieczna jest regularna opieka. Należy również omówić z lekarzem prowadzącym, w jakim stopniu ciąża jest możliwa przy terapii lekowej, ponieważ niektórych leków psychiatrycznych nie należy przyjmować w czasie ciąży, ponieważ mogą one zaszkodzić nienarodzonemu dziecku. Jednak odstawienie leku może prowadzić do nasilenia objawów, które mogą wystąpić w przypadku choroby granicznej. Dlatego bardzo ważne jest, aby kobiety, które są dotknięte chorobą, porozmawiały szczegółowo z lekarzem prowadzącym, jeśli to możliwe, przed planowaną ciążą.
Borderline i bliscy
W zasadzie postępowanie z ofiarami z pogranicza może być bardzo stresujące. Krewni często czują się niepewnie, ponieważ nie potrafią sklasyfikować impulsywnych wybuchów chorych i muszą umieć radzić sobie z silnymi emocjami.
Często dochodzi do nagłych zmian nastroju i związanych z nimi zmian w zachowaniu osób dotkniętych chorobą, które są trudne lub wręcz niemożliwe do zrozumienia dla krewnych. Zwykle krewni osoby z pogranicza są znacznie bardziej relatywizowani, aby zrekompensować intensywne nastroje, a tym samym zapewnić stały biegun spokoju. Ważne jest jednak, aby zamartwianie się o osobę zainteresowaną nie rozwijało się we współzależności, w której zaniedbuje się własne potrzeby, aby na własny koszt zaopiekować się borderlinerem i uszczęśliwić go.
Niektóre wskazówki mogą być bardzo pomocne dla krewnych, o których warto pamiętać:
- Rozpoznaj i szanuj własne ograniczenia. Nawet jeśli czasami może to wydawać się samolubne, nie musisz być przy danej osobie 24 godziny na dobę, ale powinieneś także stawiać na pierwszym planie własne potrzeby.
- Negatywne myśli i uczucia są również całkiem naturalne i powinny być dozwolone.
- Nie próbuj zrozumieć impulsywnych zachowań i zmian nastroju drugiej osoby. Ci, którzy sami nie są dotknięci chorobą borderline, nie będą w stanie zrozumieć, jak się czuje choroba, nawet jako krewni.
- Nie zmuszaj danej osoby do niczego ani nie piętnuj jej z powodu choroby. Pragnienie profesjonalnej pomocy, np. Psychologa, musi pochodzić od osoby zainteresowanej i nie może być narzucone.
- Miej dużo cierpliwości. Choroba może być leczona, ale nigdy nie zostanie całkowicie wyleczona i będzie odgrywać rolę przez całe życie zarówno w życiu chorych, jak i ich bliskich.
Jako krewny pacjenta z pogranicza często trudno jest wejść w wahania emocjonalne i niezdolność do nawiązania adekwatnych relacji, zaakceptowania ich i uznania ich za niezależną chorobę. Szczególnie ważne jest, aby krewni pacjenta z pogranicza szukali pomocy i wymieniali się pomysłami z innymi krewnymi w grupach samopomocy lub na forach internetowych.
To ogromnie pomaga złagodzić własną presję i trochę strachu. Bardzo ważne jest również, aby nie wywoływać w sobie poczucia winy ani nie myśleć, że się zawiodłeś. Dodatkowo, jako krewny pacjenta z pogranicza, należy starać się przekonać pacjenta, aby udał się do psychiatry i psychologa, ponieważ jako krewny nie można samemu opanować sytuacji, a przede wszystkim choroby pacjenta.
W tym przypadku pomocne może być również przeprowadzenie rozmowy rodzina-pacjent z pomocą psychoterapeuty, aby lepiej zrozumieć pacjenta z pogranicza, a także dowiedzieć się, ile możesz zrobić jako członek rodziny i gdzie należy wyznaczyć granicę. U wielu pacjentów z pogranicza, oprócz wybuchów emocjonalnych, często dochodzi do samookaleczeń. Tutaj ważne jest, aby odwieźć pacjenta na izbę przyjęć w szpitalu i tam uzyskać pomoc medyczną; w żadnym wypadku krewni nie powinni reagować histerycznie ani panikować.
Nawet jeśli jest to bardzo trudne, nadal ważne jest, aby działać jak najbardziej racjonalnie, nie zapominając o niezbędnych środkach medycznych. Nawet jeśli jest to trudne jako krewny pacjenta z pogranicza, ważne jest, aby starać się działać racjonalnie i z chłodną głową, nawet gdy pacjent atakuje złość.
Przeczytaj więcej na ten temat: Syndrom Borderline - Członkowie rodziny powinni to wiedzieć!
Pogranicze i seksualność
Duże znaczenie ma dla nich również syndrom borderline seksualność osoby zainteresowanej. Ponieważ chorzy mają zaburzeniaTożsamość„Mają (w sensie braku samooceny), tak naprawdę nie znają siebie ani swoich preferencji seksualnych. Osoby z pogranicza często mają trudności z wyborem międzyty' i ,ja„, Aby stało się zjawiskiem tzw.Identyfikacja projekcyjna'Nadchodzi. Mówiąc prościej, oznacza to, że chora osoba z pogranicza może przejąć drugą osobę. W odniesieniu do seksualności oznacza to, że po prostu przejmuje fantazje seksualne swojego odpowiednika / partnera, nie wiedząc naprawdę, czy czuje się przez nie podniecony, czy odpychany.
Osoby z pogranicza mają również tendencję do wykorzystywania seksualności jako pewnego rodzaju ujścia. Instynkty, które u osób zdrowych psychicznie są spowodowane przez nienaruszone ”ja„(Składnik osobowości, opisany po raz pierwszy przez Freuda) jest filtrowany i kontrolowany, jest po prostu odgrywany u pacjentów z pogranicza w przypadku braku tej struktury. Nic więc dziwnego, że chorzy bardzo często się przez to przechodzą ryzykowne praktyki seksualne i często zmieniających się partnerów seksualnych rozróżniać. W związku z tym istnieje zwiększone ryzyko choroby zakaźne przenoszone drogą płciową, Jak na przykład HIV ponieważ osoby dotknięte chorobą często nie chronią się odpowiednio podczas spontanicznego seksu z przypadkowymi znajomymi lub nieznajomymi.
Epidemiologia

Zaburzenie typu borderline to zaburzenie, które występuje częściej u młodych ludzi. Pierwsze objawy pojawiają się zwykle w dzieciństwie i rozwijają się wraz z wiekiem.
Z reguły pełny obraz (ze strachem, depresją, skłonnościami samobójczymi itp.) Rozwija się między 16 a 18 rokiem życia. Długoterminowe badania wykazały, że objawy zaburzenia borderline znacznie zmniejszają się wraz z wiekiem (między 40 a 50 rokiem życia).
Około. 70-75% osób dotkniętych chorobą to kobiety, chociaż należy pamiętać, że mężczyźni z tym zaburzeniem częściej odwiedzają lekarza i częściej przebywają w więzieniach z powodu możliwych przestępstw wynikających z agresji.
Prawdopodobieństwo wystąpienia zaburzenia borderline w toku życia w populacji ogólnej wynosi 1-1,5%.
przyczyny
Przyczyny, które powodują, że osoba zachoruje na zespół borderline są jeszcze nie wyjaśnione. Ale ponieważ choroba jest wśród Zaburzenia osobowości jest policzona, ma się rozumieć, że przyczyna (y) są często w okresie formowania się osobowości - tj. Dzieciństwo i młodość - kłamstwo. Oczywiście, niektórzy mogą genetyczne predyspozycje sprzyjają rozwojowi zespołu borderline. Zwłaszcza gdy w Pokrewieństwo pierwszego stopnia istnieją znane choroby psychiczne zwiększone ryzyko. Zawsze tak będzie trzy składniki które sprawiają, że syndrom borderline jest prawdopodobny:
Po pierwsze, utrata rodzica (np. Przez separację) lub inne nieszczęśliwe doświadczenia z dzieciństwa, np emocjonalny chłód w kontaktach z dzieckiem. Jeśli rodzice nie mogą wczuć się w swoje dzieci, może to mieć wpływ na rozwój jako wczesne negatywne doświadczenie w związku.
Drugi składnik, który może zranić dziecko lub młodą osobę w taki sposób, że może spowodować chorobę graniczną niefizyczne znęcanie się. Są to urazy w sensie emocjonalnym czy werbalnym, czyli permanentne lekceważenie lub lekceważenie dziecka, ale także ciągłe „przygotowywanie się” lub obrażanie go.
Trzeci składnik to przemoc fizycznan jak również wykorzystywanie seksualne. Liczby określające, ile osób z pogranicza było narażonych na różne urazy w dzieciństwie. Według niektórych badań pełne 50% pacjentów z pogranicza było narażonych na przemoc fizyczną w dzieciństwie. 70% poszkodowanych było wykorzystywanych seksualnie, z czego połowa była wykorzystywana przez członka rodziny. 25% osób z pogranicza miało nawet kazirodczy związek z jednym z rodziców.
Więcej informacji znajdziesz w naszym temacie: Przyczyny Syndormu Borderline
Współwystępowanie
Szereg innych zaburzeń psychicznych może współistnieć z zaburzeniami typu borderline. W różnych badaniach klinicznych stwierdzono, że prawie wszyscy pacjenci spełniali kryteria przynajmniej raz w życiu depresja spełnić. Prawie 90% spełniało kryteria jednego Zaburzenia lękowe a ponad połowa miała zaburzenia jedzenia lub nadużywanie substancji.
Szanse na rozwój innego zaburzenia osobowości oprócz niestabilnego emocjonalnie były również dość wysokie.
Cechy / objawy
Dla osób z pogranicza są co najmniej pięć następujących dziewięciu cech:
Osoby dotknięte chorobą nie mogą znieść samotności, chcą Unikaj zerwania za wszelką cenę. Oznacza to, że we wszystkich relacjach (czy to z rodzicami, przyjaciółmi czy partnerem) czuć ogromne lęki, czy to po prostu spóźnienie się na spotkanie, czy też zapominanie o obiecanym telefonie. Czasami osoby dotknięte chorobą „zapobiegawczo” zawodzą ze strachu przed zranieniem, jakby chcieli uprzedzić atak innych.
Relacje, które łączą pogranicze z innymi ludźmi, są ogromne intensywny, ale równie niestabilny. Nienawiść i miłość przeplatają się bardzo często, tj. partner jest początkowo wyidealizowany w przesadny sposób. Jednak trochę później potrzebne są tylko małe rzeczy, aby zmienić emocjonalny świat.
Osoby dotknięte chorobą mają również zaburzona tożsamośćw sensie zniekształcone do złego postrzegania siebie. Tak naprawdę nie znasz siebie, swoich mocnych / słabych stron ani tego, co Cię uspokaja lub stymuluje.
Osoby cierpiące na syndrom borderline są bardzo impulsywny. Masz trudności z prawidłową oceną strat i ryzyka. Przejawia się to w życiu codziennym np. poprzez ryzykowne praktyki seksualne, nadmierne spożycie narkotyków i alkoholu, nadmierne wydatki, „napadowe objadanie się” lub bardzo niebezpieczne sporty.
Osoby z pogranicza też uderzająco niezrównoważony, drażliwy i bardzo zmienne nastroje. Czasami wystarczy im jedno złe słowo i następuje gwałtowny wybuch emocji.
Często czujesz bez uczuć i znudzony.
To również wyjaśnia inny objaw, a mianowicie Tendencja do samookaleczania. Pacjenci z zaburzeniami typu borderline tak bardzo cierpią z powodu siebie lub swojego zaburzenia i wspomnianego odrętwienia, że np. wystawianie na skórę wciąż zapalonego papierosa, uderzanie się lub drapanie się żyletkami, aby znów poczuć siebie. Jednak emocjonalna pustka zwiększa poczucie pogranicza, że tylko inni ludzie nadają sens swojemu życiu.
Pod tym względem osoby z pogranicza również mają jedno brak kontroli impulsówtak, że nie zawsze mogą stłumić silny gniew.
- Osoby dotknięte chorobą mają fazy, w których oni nie ufać wszystkim i siebie wycofać się zdecydowanie.
zmęczenie
Zmęczenie jest skrajnie niespecyficznym objawem, może wystąpić przy prawie wszystkich chorobach psychicznych i fizycznych, może również wystąpić przy całkowitym zdrowiu. Nie jest to wskazujący objaw choroby granicznej. Raczej uczucie wewnętrznej pustki jest typowe i często jest opisywane przez chorych pacjentów. Oczywiście zmęczenie może również wystąpić u osoby z zaburzeniem osobowości typu borderline.
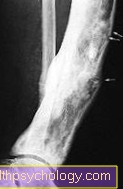
Pęknięcia
Kiedy wspomina się o zaburzeniu typu borderline, samookaleczenie jest prawdopodobnie pierwszą rzeczą, którą większość ludzi kojarzy z tą chorobą. Najczęstszym wariantem samookaleczenia jest zranienie skóry, zwane drapaniem. Urazy są często zadawane żyletkami lub innymi ostrymi przedmiotami, często po wewnętrznej stronie przedramienia.
Przede wszystkim urazy można rozpoznać jako liczne, stosunkowo proste, krwawe zadrapania; w zależności od głębokości urazów często pozostają blizny. Jest to następnie pokazane w postaci licznych białych linii, które są przeważnie ułożone w poprzek. Jednak te obrażenia mogą również wystąpić na dowolnej innej części ciała. Pacjenci z zaburzeniami typu borderline często opisują, że dzięki takim samookaleczeniom znów czują się lepiej, że mogą lepiej rozproszyć często istniejącą wewnętrzną pustkę lub że drapią się, redukując wewnętrzne stany napięcia.
kłamstwo
Mówi się, że pacjenci z pograniczem mają skłonność do kłamstwa. Jest to zgodne z ogólną koncepcją, zgodnie z którą osoby dotknięte chorobą mają tendencję do manipulowania swoim otoczeniem, aby osiągnąć wyznaczony sobie cel. Aby utrzymać związek, pacjenci z pogranicza często używają kłamstw, aby uniknąć porzucenia, którego często tak bardzo się boją. Kiedy mówisz tutaj o kłamstwach i manipulacji, na początku brzmi to jak coś bardzo celowego. Dość często jednak za tymi zachowaniami kryje się wyraźny strach, co prowadzi do stosowania takich środków.
terapia

W przypadku choroby z pogranicza bezwzględnie konieczna jest terapia psychologa lub psychiatry. Niestety nie „leczy” chorego w krótkim czasie (nie ma też leku na syndrom borderline, tylko pojedyncze objawy / fazy cierpienia, takie jak depresja lub podobne, można złagodzić lekami).
W tym kontekście psychoterapia jest metodą z wyboru, ale często przynosi trwałą poprawę u osób dotkniętych chorobą dopiero po długim czasie, po zidentyfikowaniu i usunięciu przyczyn i wyzwalaczy choroby. Na dużym obszarze psychoterapii istnieje wiele różnych rodzajów terapii, z których kilka nadaje się również do leczenia chorób z pogranicza:
Terapią z wyboru w przypadku borderline jest terapia behawioralna. Jej głównym priorytetem jest doprowadzenie pacjenta do momentu, w którym nauczy się rozumieć, co powoduje jego dolegliwości. W szczególności oznacza to, że pacjentowi wyjaśniono, że zachowanie jest określane przez rozpoznanie i ocenę rzeczy i sytuacji. Więc jeśli np. reaguje całkowicie histerycznie iz niezmierzonym strachem na nietrującego węża, wynika to z przesadnej oceny niebezpieczeństwa węża. Głównym tematem terapii behawioralnej jest to, że dana osoba konfrontuje się ze swoimi lękami lub sytuacjami, których stara się uniknąć (często tylko w symulowanych momentach) i zapomina o błędnej ocenie. W ten sposób osoba zainteresowana zyskuje samokontrolę, której potrzebuje, aby móc stawić czoła nawet tym nieprzyjemnym sytuacjom.
Osobom cierpiącym na syndrom borderline można też pomóc poradnictwo psychoterapeutyczne wg C. Rogersa. Tutaj rozwiązuje się mniej konfliktów z dzieciństwa, ale zwraca się uwagę na więcej codziennych sytuacji i problemów osób dotkniętych chorobą. Podstawowym założeniem tej formy terapii jest to, że wielkim źródłem codziennego cierpienia w życiu tych osób jest fakt, że ich myślenie życzeniowe o sobie i pożądanym wyglądzie / zachowaniu (tzw. poznajesz celebrytę) zderza się lub nie pasuje. Celem jest uświadomienie tym osobom, że tak zwana niezgodność (czyli różnica) między samoświadomością a faktycznym wystąpieniem jest całkowicie normalna i nie jest patologiczna w niektórych sytuacjach.
Czytaj więcej: Terapia i pomoc dzieciom i młodzieży z problemami behawioralnymi
Psychoterapia analityczna jest bardzo popularną formą terapii. Podobnie jak klasyczna psychoanaliza, opiera się na założeniach słynnego Zygmunta Freuda. Podstawową ideą psychoterapii analitycznej jest to, że konflikty doświadczane w dzieciństwie nie są w pełni przetwarzane i nadal mogą prowadzić do problemów i problemów behawioralnych w wieku dorosłym. Tutaj rozwój dzieciństwa jest bardzo precyzyjnie prześledzony i naświetlony w celu rozwiązania nierozwiązanych konfliktów. W przeciwieństwie do tego klasyczna psychoanaliza zakłada jednak, że wzorce zachowań wyuczone w dzieciństwie w relacjach międzyludzkich, a także w zarządzaniu konfliktem mogą być przechowywane w podświadomości i nie mogą być już modyfikowane w wieku dorosłym.
Inną możliwą formą terapii jest psychoterapia oparta na psychologii głębi. Opiera się również na założeniach psychoanalizy, ale koncentruje się nie tyle na konfliktach z dzieciństwa, ile na aktualnych problemach i zmianach zachowań w życiu codziennym.
Przeczytaj więcej na ten temat: Terapia borderline
Lek
Najważniejszym filarem leczenia osobowości typu borderline jest psychoterapia. Jednak dodatkowe leczenie jest również opcją i jest stosowane w przypadku większości chorych. Jednak nie istnieje tylko jeden lek do leczenia choroby granicznej, który może całkowicie tłumić objawy. Istnieje jednak kilka opcji leków. To, które z nich jest najbardziej odpowiednie, zależy w dużej mierze od tego, które objawy są na pierwszym planie w kontekście choroby u chorego osobnika.
W Niemczech żadne leki nie są oficjalnie zatwierdzone do leczenia zaburzeń z pogranicza. Niekoniecznie oznacza to, że nie ma leków, które mogą pomóc, ale raczej, że badania nad pozytywnym skutkiem terapii lekowej nie są jeszcze wystarczające. Ponieważ nie ma oficjalnie zatwierdzonych leków, stosowanie leków w tej chorobie określa się jako stosowanie niezarejestrowane. W leczeniu farmakologicznym osobowości typu borderline przez dłuższy czas stosuje się leki psychotropowe z grupy stabilizatorów nastroju. Należą do nich składniki aktywne, takie jak Lamotrygina, topiramat i walproinian / kwas walproinowy.
Również lek przeciwpsychotyczny Arypiprazol Uważa się, że jest skuteczny w leczeniu choroby granicznej. W przeszłości częściej stosowano leki przeciwdepresyjne z grupy tzw. SSRI, ale badania nie wykazały wystarczającej skuteczności, chyba że występuje także komponent depresyjny, przez co nie należy już stosować tej grupy leków. Należy jednak podkreślić, że wszystkie wymienione tutaj leki psychotropowe - jeśli w ogóle - powinny być stosowane tylko w połączeniu z psychoterapią specyficzną dla danego zaburzenia, aby osiągnąć zadowalające efekty leczenia. Ponadto sukces leczenia jest bardzo różny w zależności od pacjenta, tak że w niektórych przypadkach należy wypróbować różne koncepcje leczenia. Jednak psychoterapia jest nadal najwyższym priorytetem w leczeniu zaburzeń osobowości typu borderline.
Diagnoza
Dowolna diagnoza (tak samo jak diagnoza) Linia graniczna, która jest ustawiona w tym kraju, jeśli chcesz robić to profesjonalnie, a nie tylko z jelit, musi być „zaszyfrowana”. Oznacza to, że istnieją systemy, w których wszystkie choroby znane medycynie są mniej lub bardziej dobrze rejestrowane. Tak więc lekarz nie może po prostu iść i rozpowszechniać diagnozy, chyba że zostaną spełnione określone kryteria wymagane przez system szyfrowania. Jeśli kryteria nie są spełnione, nie można postawić diagnozy borderline.
W psychiatrii w Niemczech pracujemy na dwóch systemach. Jednym z nich jest tak zwany system ICD-10 (International Classification of Diseases, według WHO). Jest to standardowy system szyfrowania i diagnostyki w szpitalach. Ten system jest wspierany przez darczyńców (towarzystw ubezpieczeń zdrowotnych) wymagany. Krytycy czasami postrzegają ICD-10 jako zbyt nieprecyzyjne w opisywaniu chorób takich jak borderline.
W badaniach wykorzystano system DSM - IV (Podręcznik diagnostyczny i statystyczny zaburzeń psychicznych). Tutaj opisy objawów choroby są właściwie bardziej precyzyjne. Aby móc postawić diagnozę, należy spełnić precyzyjnie określone kryteria (patrz też zaburzenia psychiczne).
Kryteria diagnostyczne zaburzeń osobowości niestabilnych emocjonalnie według ICD - 10 kryteriów:
A.) Aby móc zdiagnozować zaburzenie typu borderline, muszą występować co najmniej 3 z następujących cech lub zachowań:
- Wyraźna tendencja do nieoczekiwanego działania i bez rozważania konsekwencji.
- wyraźna skłonność do kłótni i konfliktów z innymi, zwłaszcza gdy powstrzymuje się lub udziela nagany impulsywnym działaniom.
- Skłonność do wybuchów złości i przemocy z niemożnością kontrolowania zachowań wybuchowych.
- Trudność w utrzymaniu działań, które nie są natychmiast nagradzane.
- Zmienny i nieprzewidywalny nastrój.
B.) Ponadto co najmniej dwie z następujących właściwości i zachowań muszą być obecne w przypadku diagnozy granicznej:
- Zakłócenia i niepewność dotyczące obrazu siebie, celów i „wewnętrznych preferencji”
- Tendencja do angażowania się w intensywne, ale niestabilne relacje, często skutkujące kryzysami emocjonalnymi.
- Nadmierne wysiłki, aby uniknąć porzucenia.
- Powtarzające się groźby lub akty samookaleczenia.
- Uporczywe uczucie pustki
Kryteria diagnostyczne DSM-IV dla zaburzeń osobowości typu borderline:
Aby móc zdiagnozować zaburzenie typu borderline, musi istnieć co najmniej 5 z następujących cech lub zachowań:
- desperacki wysiłek, aby zapobiec prawdziwej lub wyimaginowanej samotności.
Wzorzec niestabilnych i międzyludzkich relacji, charakteryzujący się naprzemiennością między skrajną idealizacją a dewaluacją - Zaburzenie tożsamości: wyraźna i utrzymująca się niestabilność obrazu siebie lub poczucia własnej wartości.
- Impulsywność w co najmniej dwóch obszarach potencjalnie samookaleczających (np. Wydawanie pieniędzy, nadużywanie narkotyków, lekkomyślna jazda, objadanie się).
- Powtarzające się groźby samobójcze, sugestie lub próby samobójcze lub zachowania samookaleczające.
- Niestabilność afektywna, która charakteryzuje się wyraźną orientacją na aktualny nastrój: np. ciężka epizodyczna depresja, drażliwość lub lęk.
- Przewlekłe uczucie pustki.
- Niewłaściwie silny gniew lub trudności w kontrolowaniu gniewu lub złości (np. Częste wybuchy gniewu, uporczywy gniew, powtarzające się walki).
- Przejściowe, związane ze stresem pomysły paranoiczne lub poważne objawy dysocjacyjne.