Niedokrwistość hemolityczna
Uwaga
Znajdujesz się w pod temacie sekcji dotyczącej niedokrwistości.
Ogólne informacje na ten temat można znaleźć pod adresem: Niedokrwistość
wprowadzenie
Hemoliza to rozpuszczanie czerwonych krwinek. Dzieje się to naturalnie, gdy krwinka czerwona ma żywotność 120 dni.
Zwiększony i przedwczesny rozpad jest patologiczny i prowadzi do anemii, jeśli wskaźnik rozpadu jest wyższy niż szybkość nowego formowania, którą można zwiększyć w celu skompensowania.
Objawy
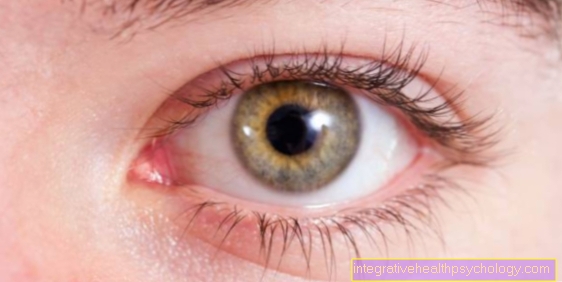
Oprócz ogólnych objawów niedokrwistości, osoby dotknięte chorobą cierpią na zażółcenie skóry i spojówek oka (żółtaczka).
Zwykle w śledzionie następuje rozpad starych czerwonych krwinek. Dlatego przedłużająca się degradacja może prowadzić do powiększenia śledziony (Splenomegalia).
Przełom hemolityczny może wystąpić w przypadku ciężkich infekcji lub operacji. Kryzys charakteryzuje się masywnym zażółceniem skóry, gorączką i bólem.
Przyczyny i formy
Przyczyny niedokrwistości hemolitycznej to:
- Defekty w strukturze błon czerwonych krwinek (np. Anemia sferoidalna (Dziedziczny Sferocytoza), Eliptocytoza, niedokrwistość Marchiafava)
- Zakłócony metabolizm w komórkach (defekty enzymatyczne, takie jak niedobór dehydrogenazy glukozo-6-fosforanowej, niedobór kinazy pirogronianowej)
- Zaburzenia struktury hemoglobiny (np. Anemia sierpowata)
- Zatrucia, narkotyki, chemikalia, promieniowanie itp.
- Przeciwciała autoimmunologiczne
- Przeciwciała, które są aktywne w określonych temperaturach ciała
- Przeciwciała po nieprawidłowej transfuzji
- W wyniku przeszczepu szpiku kostnego
Hemoliza indukowana przeciwciałami
W hemolizie indukowanej przeciwciałami organizm wytwarza przeciwciała, które są skierowane przeciwko czerwonym krwinkom i prowadzą do ich zniszczenia. To tworzenie się przeciwciał może być spowodowane przez leki lub infekcje. Często są to autoprzeciwciała cieplne. W temperaturze ciała wiążą się one z czerwonymi krwinkami, a następnie prowadzą do ich zniszczenia w śledzionie lub wątrobie. Autoprzeciwciała cieplne można wykryć za pomocą tak zwanego testu Coombsa. W terapii stosuje się kortykosteroidy.
Leki te mogą powodować anemię hemolityczną
Przyjmowanie niektórych leków stymuluje tworzenie przeciwciał skierowanych przeciwko czerwonym krwinkom. W rezultacie istnieje kilka leków, które mogą powodować niedokrwistość hemolityczną. Jednak leki te rzadko wywołują niedokrwistość hemolityczną.
Leki obejmują niesteroidowe leki przeciwzapalne (NLPZ). Ta grupa leków obejmuje różne leki przeciwbólowe, takie jak Ibuprofen. W rzadkich przypadkach niektóre antybiotyki mogą również prowadzić do niedokrwistości hemolitycznej. Należą do nich penicyliny i cefalosporyny. Kolejnym lekiem jest alfa-metylodopa, która jest stosowana w leczeniu wysokiego ciśnienia krwi u kobiet w ciąży.
Zimne przeciwciała
Zimne przeciwciała to przeciwciała wytwarzane przez organizm, które w niskich temperaturach wiążą się z krwinkami czerwonymi i prowadzą do ich śmierci.
Rozróżnia się ostry zespół zimnej aglutyniny, który zwykle występuje 2-3 tygodnie po zakażeniu, i postać przewlekłą. Może to wystąpić w przypadku chłoniaka lub bez wyraźnej przyczyny. W takim przypadku należy chronić się przed zimnem. W przypadku wyraźnej niedokrwistości hemolitycznej można również przyjmować leki immunosupresyjne - czyli leki hamujące układ odpornościowy.
Hemoliza indukowana mechanicznie
W hemolizie indukowanej mechanicznie czerwone krwinki są niszczone mechanicznie pod wpływem czynników zewnętrznych. Można to zrobić przez sztuczną zastawkę serca lub za pomocą hemodializy, kiedy krew przepływa przez aparat do dializy w celu oczyszczenia.
Jak wygląda diagnoza?
Jak zawsze, diagnoza rozpoczyna się od szczegółowej rozmowy lekarza z pacjentem, po której następuje badanie fizykalne.
Badanie krwi jest niezbędne do rozpoznania anemii. Tutaj, podobnie jak we wszystkich anemiach, początkowo poziom hemoglobiny jest zmniejszony. Zbierane są również dodatkowe parametry. Niszcząc czerwone krwinki, wzrasta LDH (dehydrogenaza mleczanowa). Dehydrogenaza mleczanowa jest enzymem występującym w krwinkach czerwonych i można go zmierzyć w zwiększonych ilościach we krwi z powodu ich utraty. Zwiększa się również żelazo w surowicy.
Ponadto mierzy się haptoglobinę. Haptoglobina wiąże uwolnioną hemoglobinę, dopóki ten kompleks nie zostanie rozbity przez śledzionę i wątrobę. Ponadto zwiększa się bilirubina pośrednia. Jest to produkt rozpadu hemoglobiny. W zależności od podejrzewanej przyczyny przeprowadzane są dalsze szczegółowe badania.
Zmiana parametrów krwi
Niedokrwistość hemolityczną wskazują następujące parametry krwi:
- Zmniejszona haptoglobina
- zwiększona bilirubina pośrednia
- LDH wzrosła
- wolna hemoglobina wzrosła
- zwiększony urobilinogen w moczu
- Retikulocytoza (wzrost liczby młodych czerwonych krwinek)
- Powiększenie szpiku kostnego krwiotwórczego
- W zależności od rodzaju anemii: zmieniony kształt komórek (kula, elipsa, sierpowaty)
Długość życia
W przypadku niedokrwistości hemolitycznej nie jest możliwe sformułowanie ogólnego określenia oczekiwanej długości życia. Długość życia zależy od przyczyny niedokrwistości. Jeśli te przyczyny są uleczalne, oczekiwana długość życia nie jest ograniczona.
Z jednej strony istnieją różne wrodzone wady krwinek czerwonych, które prowadzą do anemii hemolitycznej. W zależności od ciężkości wady i możliwości leczenia, kursy są bardzo różne, aw najgorszym przypadku mogą zakończyć się śmiercią. Niedokrwistość może być również spowodowana uszkodzeniami fizycznymi i chemicznymi lub lekami. Jeśli terapia jest skuteczna, a przyczyna została wyeliminowana, nie ma to wpływu na długość życia. Hemoliza związana z przeciwciałami również ma zwykle bardzo dobre rokowanie.
Ponadto występują rzadkie mikroangiopatie (choroby małych naczyń krwionośnych), które oprócz innych objawów powodują również anemię. Wczesne rozpoczęcie leczenia ma kluczowe znaczenie dla dobrego rokowania. Podobnie wygląda to w przypadku przyczyny choroby zakaźnej, np Malaria, kłamstwa. Ważną rolę odgrywa również ogólny stan fizyczny i wiek chorego. Ostry i szybki rozwój niedokrwistości hemolitycznej może doprowadzić do sytuacji zagrożenia życia. Mówi się o kryzysie hemolitycznym.










.jpg)